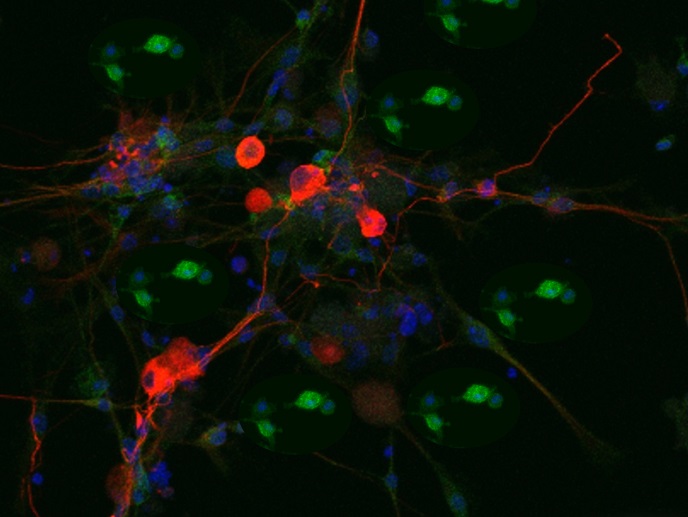
Schmerzlindernde Medikamente auf Basis nicht-neuronaler Zellen wie (Mikro-)Gliazellen und Makrophagen
Studien zufolge leiden mehr als 30 % der Weltbevölkerung unter chronischen Schmerzen, was die Lebensqualität und Arbeitsfähigkeit beeinträchtigt. Dies hat enorme negative Folgen sowohl für das persönliche Wohlbefinden als auch die Wirtschaft und stellt für Familienangehörige und das Gesundheitswesen eine erhebliche Belastung dar. Neurologische und muskuloskelettale Erkrankungen gehen oft mit chronischen Schmerzen einher und sind eine häufige Komorbidität altersbedingter neurodegenerativer Erkrankungen, wobei die Therapiemöglichkeiten außerordentlich begrenzt sind. Ursachen der u. a. vom peripheren Nervensystem (PNS) und Zentralnervensystem (ZNS) ausgehenden chronischen Schmerzen sind zumeist entzündliche Prozesse, denen wiederum Wechselwirkungen zwischen Neuronen und anderen Zellen zugrundeliegen. Im Projekt TOBeATPAIN(öffnet in neuem Fenster), das durch die Marie-Skłodowska-Curie-Maßnahmen(öffnet in neuem Fenster) finanziert wurde, befassten sich elf Nachwuchsforschende mit der Hypothese, dass chronischer Schmerz auf spezifische Kommunikationsprozesse zwischen Neuronen und Immunzellen zurückgeht. Schwerpunkte waren dabei neurodegenerative Erkrankungen (Alzheimer und Parkinson-Krankheit), rheumatische Erkrankungen (Fibromyalgie und rheumatoide Arthritis) und periphere Neuropathien (Morbus Fabry).
Periphere Immunzellen als therapeutische Zielstruktur bei chronischen Schmerzen im Zusammenhang mit Alzheimer und peripheren Neuropathien
In früheren Studien berichteten Personen, die an Alzheimer erkrankt sind, über weniger Schmerzen als gesunde Personen, obwohl der Grund hierfür noch ungeklärt ist. Den Ergebnissen von TOBeATPAIN(öffnet in neuem Fenster) zufolge war bei Mausmodellen für Alzheimer das neuropathische Schmerzlevel niedriger. Zudem resultierten die Alzheimer-bedingten pathologischen Prozesse im Gehirn in Veränderungen am peripheren Immunsystem sowie einem analgetischen (schmerzlindernden) Effekt durch Opioide, die Makrophagen (periphere Immunzellen) an benachbarten Schmerzneuronen freisetzen. „Daher sprechen wir von der Notwendigkeit, die Schmerzwahrnehmung bei Alzheimer-Kranken über einen maßgeschneiderten therapeutischen Ansatz regulieren“, erklärt Projektkoordinatorin Marzia Malcangio vom King’s College London(öffnet in neuem Fenster). Die sogenannten peripheren Neuropathien umfassen ein Spektrum von Erkrankungen, denen eine Schädigung des peripheren Nervensystems zugrunde liegt. Wie die Arbeitsgruppe zeigte, setzen bei schmerzhaften peripheren Neuropathien Immunzellen entzündungsfördernde Faktoren in der Nähe der Nerven frei, was wiederum die neuronale Aktivierung (bzw. das Feuern von Neuronen) verstärkt und neuropathische Schmerzen begünstigt.
Zusammenhang zwischen (Mikro-)Gliazellen und Fibromyalgie/Schmerz
Fibromyalgie ist eine chronische Erkrankung, die häufig mit Muskel- und Gelenkschmerzen einhergeht. Schwerpunkt von TOBeATPAIN war das ubiquitäre Translokatorprotein (TSPO), ein mitochondriales Protein und Biomarker für die Gliazellaktivierung. Gliazellen sind nicht-neuronale Zellen im zentralen und peripheren Nervensystem und außerordentlich wichtig für deren Funktion. TOBeATPAIN demonstrierte(öffnet in neuem Fenster), dass bei Fibromyalgie und allgemeineren Schmerzen die Expression von TSPO im Gehirn erhöht ist. Wie Malcangio erklärt: „Begünstigte des TOBeATPAIN-Projekts am Karolinska-Institut lieferten Belege, dass TSPO die Schmerzregulierung und den Gehirnstoffwechsel beeinflusst, und sprechen sich für die Entwicklung schmerzlindernder Medikamente aus, die auf TSPO-assoziierte Mechanismen abzielen.“
Neue nicht-neuronale Zellziele für die Behandlung chronischer Schmerzen
Der wissenschaftliche Beitrag der Nachwuchsforschenden im Ausbildungsnetzwerk ging mit vielen Forschungsbeiträgen und vorbereiteten Veröffentlichungen in renommierten Fachblättern deutlich über die Erwartungen hinaus. Wie Malcangio zusammenfasst, „konnten wir eine neue und signifikante Rolle der Wechselwirkungen zwischen Immunzellen und Neuronen bei pathologischen Schmerzmechanismen belegen. Zudem enthüllten wir einen wichtigen Mechanismus des peripheren Nervensystems bei primär den ZNS-Pathologien zugerechneten Krankheiten wie Alzheimer und Fibromyalgie. Mit Sicherheit werden nun weitere Forschungen zur Entwicklung neuer klinischer Strategien gegen chronische Schmerzerkrankungen folgen.“ Besseres Management chronischer Schmerzerkrankungen wird künftig nicht nur einen Großteil der Bevölkerung, sondern auch die Gesundheitssysteme in Europa entlasten. Gleichzeitig wird die Wirtschaft gestärkt, da die Arbeitsfähigkeit wiederhergestellt wird, sodass sich niemand mehr „zur Arbeit quälen“ muss.